Cirurgia de cabeça e pescoço, Cuiabá – MT
Entre em contato conosco: (65) 3623-7030
Cirurgias
Nossas cirurgias são realizadas nos hospitais mais tradicionais de Cuiabá, principalmente no Hospital Otorrino, Complexo hospitalar de Cuiabá, Santa Rosa, Amecor e Femina. Todos com equipe técnica altamente qualificada e experiente no atendimento ao paciente cirúrgico.
Tireoidectomia
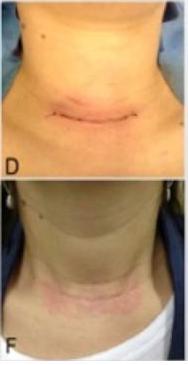
A cirurgia de retirada da glândula tireóide é realizada sob anestesia geral e entubação orotraqueal, através de uma incisão horizontal na base do pescoço (dois centímetros acima da fúrcula esternal). É a região que conhecemos como “topografia tireoideana”. A extensão da incisão varia de acordo com tamanho da tireóide e dos nódulos, previsão de encontrar alguma dificuldade na realização do procedimento, como por exemplo aderência a estruturas vizinhas, variações anatômicas ou a necessidade de esvaziamento linfonodal.
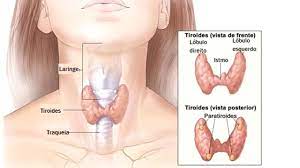
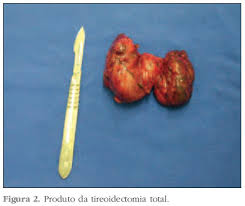
Pode-se realizar tireoidectomia parcial ou total. Como vimos na sessão Patologias, a glândula tireoide tem o formato de borboleta ou “H”, ou seja, são dois lobos laterais interligados por uma ponte (istmo). Na tireoidectomia parcial um dos lobos tireoideanos mais o istmo são retirados, indicada para casos benignos com nódulos unilaterais. Ou mesmo em nódulos suspeitos porém menores de um centímetro. A tireoidectomia total consiste na ressecção completa da glândula, indicada nos bócios volumosos ou nódulos suspeitos e maiores de um centímetro.
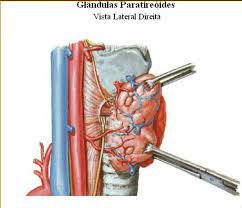
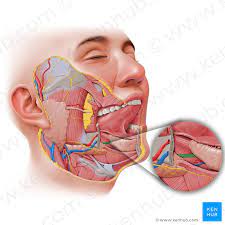
O ato cirúrgico começa com a incisão cervical de pele e tecido subcutâneo. Seguido de dissecção da linha média da musculatura pré tireoideana. Após a ligadura dos pedículos vasculares (artéria tireoideana) procede-se a dois importantes passos: Identificação do nervo laríngeo (com auxílio de monitorização intraoperatória) e das glândulas paratiróides. Garantida a preservação dessas estruturas, retiramos a glândula tireoide e realizamos a revisão da hemostasia para garantir que não há o menor sinal de sangramento. Antes do fechamento posicionamos o dreno de Penrose quando indicado. O fechamento é feito com fios absorvíveis em três camadas de sutura: linha média, subcutâneo e pele. Após o término do procedimento cirúrgico o paciente é acordado e encaminhado a sala de recuperação pós anestésica (RPA) onde fica por cerca de 30 minutos até ser direcionado ao quarto da enfermaria.
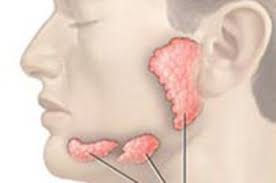
Glândula Tireóide
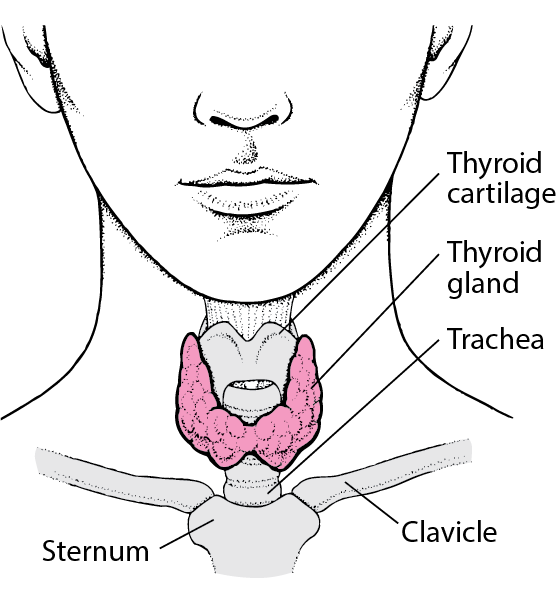
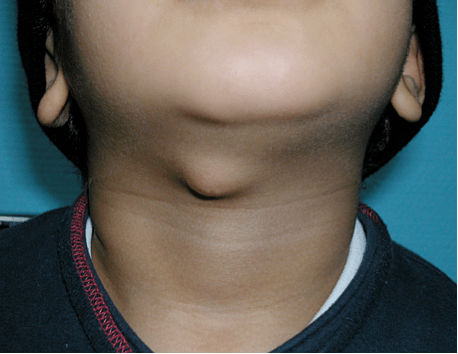
A tireoide é uma glândula endócrina em formato de borboleta situada na parte frontal do pescoço. Fica localizada na parte médio inferior do pescoço, ao longo da parte frontal da traqueia. A tireoide tem dois lobos laterais, conectados por uma ponte no meio. Quando a glândula apresenta o tamanho normal, você não consegue senti-la. É responsável pela produção e armazenamento de hormônios vitais para o desenvolvimento orgânico, físico o intelectual do indivíduo, são eles o triiodotironina (T3) e o tetraiodotironina (T4). Esses hormônios atuam em diversos sistemas do corpo humano, e quando em desequilíbrio levam a sintomas como aceleração ou diminuição no ritmo do metabolismo.
De uma maneira simplória, podemos dividir as doenças da tireoide como de três naturezas: 1- Surgimento de nódulos, benignos ou malignos. 2- Alteração na função hormonal levando ao hipertireoidismo (excesso de hormônio tireoidiano em sua porção ativa, ou T4 na corrente sanguínea) ou hipotireoidismo (quantidade insuficiente de hormônio tireoideano no organismo). 3- Misto de alteração hormonal e formação de nódulos, como na doença de Graves ou Plummer.
1- Nódulos tireoideanos benignos tem uma prevalência alta na população geral, podendo chegar a 68% em alguns estudos. Felizmente os nódulos suspeitos ou malignos tem uma prevalência bem menor, em torno de 5% dos nódulos diagnosticados.
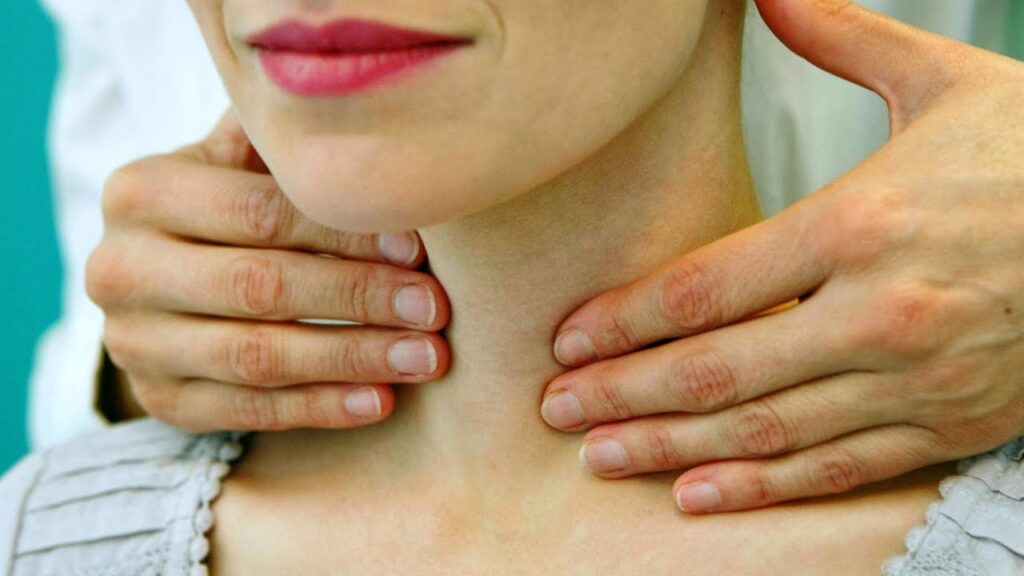
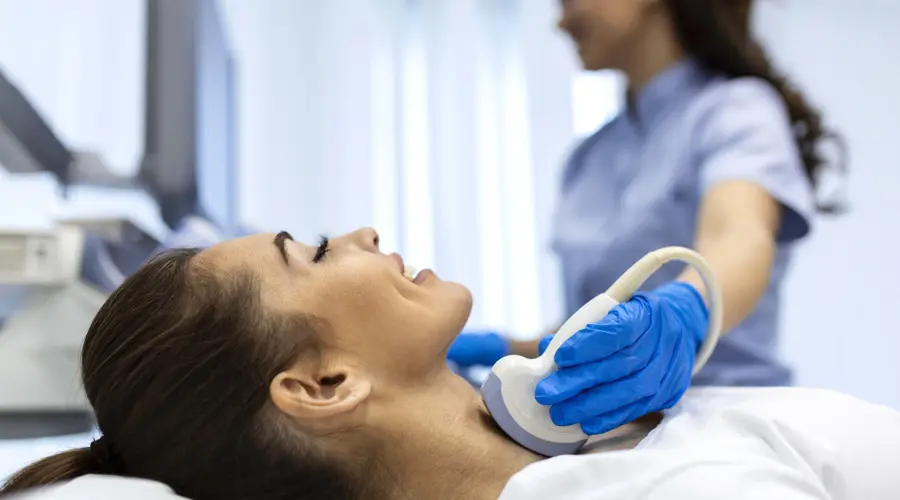
Diante da presença de um nódulo palpável ao exame físico em região tireoideana (veja a figura acima) deve-se prosseguir a investigação com ultrassonografia direcionada à tireoide. O dispositivo de ultrassom funciona pelos mesmos princípios dos equipamentos aquáticos de sonar, munido de uma sonda que emite sinais sonoros imperseptíveis, o desenho é formado em tons de cinza no monitor do equipamento, de maneira que estruturas de consistência sólidas são representadas pelo cinza mais claro e estruturas de consistência liquida são representadas pelo cinza mais escuro. Como o ultrassom se trata de um exame dependente do médico examinador, em 2017 surgiu o protocolo TI-RADS, descrito inicialmente pelo American College of Radiology (ACR), foi amplamente aceito e é utilizado globalmente, trazendo maior clareza e garantindo uma descrição mais abrangente de cada nódulo avaliado. A classificação de risco vai de 1 a 5 sendo TIRADS 1 o mais benigno e TIRADS 5 o mais suspeito.
Veja bem, por que dizemos que é mais suspeito e não classificamos direto como maligno? O diagnóstico definitivo só se dá com o exame Anátomo Patológico, ou seja, estudo da tireoide pelo médico patologista após a realização da cirurgia (quando indicada). Durante a investigação e detalhamento dos nódulos, trabalhamos com probabilidade/estatística, então o nódulo classificado como TIRADS 5 tem uma maior probabilidade de que seja maligno. Cruza-se a informação do TIRADS com o tamanho do nódulo, e quanto mais suspeito, menor precisa ser o nódulo para que reúna critérios indicativos de se prosseguir com a investigação. Nódulos TIRADS 5 devem ser puncionados quando maiores de 1,0. Nódulos TIRADS 4 quando maiores de 1,5 cm e nódulos TIRADS 3 quando maiores que 2,5 cm.
Pera aí, você disse puncionar? Sim… quando indicado, realizamos a Punção Aspirativa por Agulha Fina (PAAF). Esse exame é realizado em consultório ou em clinica de imagem. Guiando-se pelo ultrassom, o médico posiciona a ponta da agulha no centro do nódulo investigado e retira de lá algumas células alocadas em lâminas para microscopia. Agora temos então aquele diagnóstico definitivo comentado anteriormente? Calma… ainda estamos lidando com probabilidade/ estatística. O material coletado pela PAAF é encaminhado ao laboratório de patologia e trás agora um diagnóstico citológico, ou seja, baseado em células do interior do nódulo. Para direcionar este diagnóstico utilizamos o sistema de estratificação de risco de BETHESDA, que por sua vez vai de I a VI, sendo I inconclusivo/insuficiente, II maior probalidade de se tratar de um nódulo benigno e VI maior probabilidade de nódulo maligno.
Nódulos tireoideanos benignos muitas vezes se tornam elegíveis para tratamento cirúrgico. Nódulos volumosos com sintomatologia compressiva, ou que apresentam crescimento ao longo do acompanhamento ou mudança na suas características são tratados com tireoidectomia parcial ou total a depender de cada caso. Devido a sua localização anterior a traquéia, anterolateral ao esôfago e sua insinuação ao mediastino, o crescimento do parênquima tireoideano (bócio) ou nódulos volumosos podem causar compressão dessas estruturas mesmo não se tratando de células malignas.
2- Alteração na função hormonal, o Hipo ou Hipertireoidismo. Os hormônios produzidos pela tireoide (T3 e T4) afetam praticamente todos os tecidos do corpo, controlando a taxa metabólica, a temperatura corporal, o crescimento e a função dos sistemas nervoso, muscular e cardiovascular.
No hipertireoidismo a glândula produz excesso de hormônios. Isso pode resultar em uma variedade de sintomas, como perda de peso não intencional, nervosismo, irritabilidade, batimentos cardíacos acelerados, tremores, fraqueza muscular, aumento da sudorese, intolerância ao calor, entre outros. O tratamento para o hipertireoidismo pode envolver medicação, terapia com iodo radioativo ou cirurgia, dependendo da gravidade e da causa subjacente da condição.
Já no hipotireoidismo a glândula produz quantidades insuficientes de hormônios . Levando agora à diminuição do metabolismo e em uma variedade de sintomas, como fadiga, ganho de peso, sensação de frio, pele seca, constipação, depressão, perda de cabelo, entre outros. O tratamento geralmente envolve a reposição hormonal com medicamentos contendo hormônios tireoidianos sintéticos, como a levotiroxina.
3- Misto de alteração hormonal e formação de nódulos. A doença de Plummer, também conhecida como bócio tóxico nodular ou adenoma tóxico, é uma condição da tireoide em que um ou mais nódulos na glândula se tornam hiperativos e produzem hormônios tireoidianos em excesso, resultando em hipertireoidismo. Esses nódulos funcionantes podem crescer e causar uma ampliação perceptível da tireoide, conhecida como bócio. Os sintomas podem incluir palpitações, perda de peso, nervosismo, tremores e outros associados ao hipertireoidismo. O tratamento geralmente envolve medicação, terapia com iodo radioativo ou cirurgia, dependendo da gravidade e da individualidade do paciente.
Glândula Submandibular
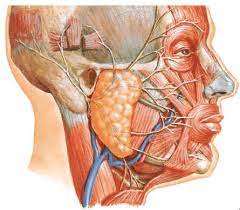
A glândula submandibular é uma das três grandes glândulas salivares (submandibular, Parótida e sublingual), portanto é um órgão responsável por produzir e liberar a saliva para a cavidade oral, essencial para a digestão de alimentos e para manter a saúde bucal. Está localizada abaixo da mandíbula, perto da base da língua.
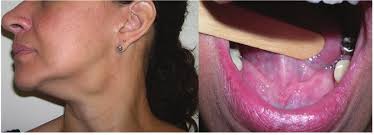
A glândula submandibular pode ser acometida de uma série de patologias, nódulos benignos ou malignos, cistos de retenção salivar, formação de cálculos, inflamação de origem viral, infecção bacteriana. Os sintomas geralmente são dor local e percepção de nódulo palpável na região. O exame de ultrassom é o que melhor descreve as alterações parenquimatosas, nodulares ou císticas. Em caso de sinais suspeitos para neoplasia no exame clinico e ultrassom, pode-se realizar a Punção Aspirativa por Agulha Fina (PAAF).
Submandibulectomia
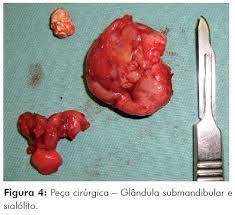
A submandibulectomia é um procedimento cirúrgico realizado para remover total ou parcialmente a glândula submandibular. Geralmente, é indicada em casos de nódulos benignos e malignos, cistos ou outras condições que afetam negativamente a função ou a saúde da glândula, como a formação de cálculos (sialolitíase) ou inflamação viral recorrente.
A cirurgia é realizada sob anestesia geral e entubação orotraqueal, através de uma incisão horizontal cerca de dois centímetros abaixo da borda inferior da mandíbula. É a região que conhecemos como “topografia submandibular”. A extensão da incisão varia de acordo com tamanho da glândula e dos nódulos/cistos, previsão de encontrar alguma dificuldade na realização do procedimento, como por exemplo aderência a estruturas vizinhas, variações anatômicas ou a necessidade de esvaziamento linfonodal.
O ato cirúrgico começa com a incisão cervical de pele e tecido subcutâneo. Seguido de incisão do músculo platisma e exposição da glândula submandibular . Após a ligadura dos pedículos vasculares (artéria e veia facial) procede-se a um importante passo: Identificação do nervo facial – ramo mandibular (com auxílio de monitorização intraoperatória).Garantida a preservação dessa estrutura, retiramos a glândula submandibular e realizamos a revisão da hemostasia para garantir que não há o menor sinal de sangramento. Antes do fechamento posicionamos o dreno de Penrose. O fechamento é feito com fios absorvíveis em três camadas de sutura: linha média, subcutâneo e pele. Após o término do procedimento cirúrgico o paciente é acordado e encaminhado a sala de recuperação pós anestésica (RPA) onde fica por cerca de 30 minutos até ser direcionado ao quarto da enfermaria.
Cistos Congênitos
Cisto Branquial e Cisto do ducto Tireoglosso são formações nodulares congênitos (que já se apresenta ao nascimento). O primeiro localiza-se na região lateral do pescoço e é fruto de uma falha na reabsorção dos restos do aparelho branquial na fase embrionária. O segundo localiza-se na região mediana do pescoço e é fruto de uma falha no fechamento do canal existente entre a base da língua e a Tireóide durante a fase embrionária.
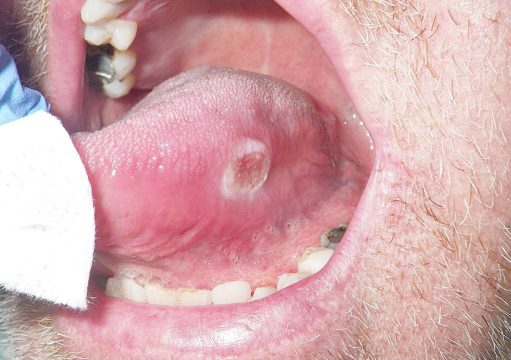
Câncer de Boca
O câncer de boca pode se manifestar sob a forma de feridas na boca ou no lábio que não cicatrizam, caroços, inchaços, áreas de dormência, sangramentos sem causa conhecida, dor na garganta que não melhora e manchas esbranquiçadas ou avermelhadas na parte interna da boca ou do lábio. Nas fases mais evoluídas, o câncer de boca provoca mau hálito, dificuldade em falar e engolir, caroço no pescoço e perda de peso.
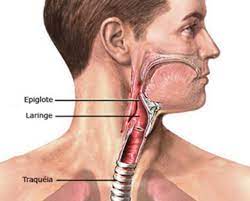
Câncer de Laringe
Os sintomas estão diretamente ligados à localização da lesão. Geralmente se apresenta com dor de garganta, principalmente durante a deglutição, rouquidão, alteração na qualidade da voz, disfagia leve (dificuldade de engolir) e sensação de “caroço” na garganta. Nas lesões avançadas das cordas vocais, além da rouquidão, podem ocorrer dor na garganta, disfagia mais acentuada e dispneia (dificuldade para respirar ou falta de ar).
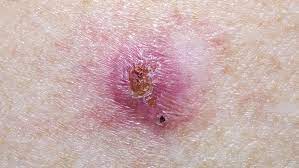
Câncer de Pele
O câncer de pele é muito comuns no Brasil (25% dos tumores malignos diagnosticados), e ocorre por causa do excesso de exposição aos raios ultravioleta do sol na pele desprotegida. Os tipos mais comuns são os carcinomas basocelular e espinocelular, com incidência mais alta, porém menor gravidade, e os melanomas que, apesar de menos frequentes, são mais graves por causa do risco de metástases aumentado.